ПРОБЛЕМЫ, СВАЛИВШИЕСЯ «КАК СНЕГ НА ГОЛОВУ». УХОД ЗА КОЖЕЙ СКАЛЬПА ПРИ НАЛИЧИИ ПРЕДРАСПОЛОЖЕННОСТИ К ПСОРИАЗУ
18.11.2021
КЕРОБ Дельфини (KEROB Delphine)
Врач-дерматолог, руководитель международного отдела медицинского развития VICHY Laboratoires
Как правило, люди мало задумываются о здоровье кожи головы, и основной фокус внимания приходится на волосы — их внешний вид является важной частью образа человека. О коже скальпа зачастую вспоминают лишь при возникновении неприятных симптомов в виде зуда или перхоти. Эти внешние проявления являются своего рода «сигнализацией», предупреждающей о наличии более глубоких проблем, решение которых может оказаться совсем не простой задачей.
Проведенные за последние годы многочисленные клинические и лабораторные исследования приоткрывают завесу тайны — и мы видим гарантов нашего хорошего самочувствия, о которых даже не подозревали, пока они справлялись со своими обязанностями. Согласно имеющимся на сегодняшний момент данным, здоровье кожи головы определяется несколькими важными факторами, среди которых доминируют состоятельность защитного эпидермального барьера и микробиом кожи.
Кожа волосистой части головы, так же как и весь кожный покров, выполняет крайне важную для поддержания постоянства внутренней среды организма барьерную функцию. С одной стороны, кожа защищает от внешних воздействий (химических соединений, физических и механических факторов, биологических патогенов), с другой — не допускает потери воды и электролитов, предотвращая обезвоживание [1].
Роль физического барьера главным образом отведена эпидермису. Самый внешний — роговой — слой предотвращает структурное повреждение, снижение гидратации и проникновение патогенов благодаря плотно расположенным корнеоцитам (терминально дифференцированным безъядерным клеткам линии кератиноцитов), окруженным богатым липидами внеклеточным матриксом [2]. Плотные контакты (tight junction), которые соединяют кератиноциты в зернистом слое, также вносят свой вклад в состоятельность барьерной функции. Плотные контакты образуются путем точечного соединения мембран соседних клеток через трансмембранные белки. «Герметизируя» межклеточное пространство между кератиноцитами зернистого слоя, они селективно блокируют перемещение макромолекул и жидкостей между клетками, поддерживая таким образом барьерную функцию эпидермиса и регулируя транспорт веществ через него вместе с роговым слоем. В ряде случаев (воспалительные и инфекционные дерматиты, радиационное воздействие) происходит нарушение плотных контактов, влекущее за собой ослабление эпидермального барьера [3].
Функции иммунного барьера преимущественно выполняются специализированными иммунными клетками кожи (рис. 1). Наиболее поверхностными иммунными клетками являются клетки Лангерганса, подтип дендритных клеток, которые находятся в эпидермисе и выполняют антигенпредставляющие функции [4]. Другие подтипы дендритных клеток находятся в дерме. В дермальный слой также мигрируют нейтрофилы, моноциты и Т-клетки после запуска сигнального каскада воспаления. Кератиноциты, кроме того, способствуют укреплению иммунного барьера, высвобождая противомикробные пептиды (в частности, β-дефензины и кателицидины) и цитокины, которые активируют дермальные лейкоциты [5].

Вместе физический и иммунный кожные барьеры образуют тандем, обеспечивающий поддержание гомеостаза кожи. Однако есть еще один важный гарант здоровья нашей кожи, невидимый невооруженным глазом — это ее микробиом. Микроорганизмы, обитающие на поверхности кожи и в кишечнике, обладают иммуномодулирующим действием, участвуют в ее защите и вносят важный вклад в поддержание гомеостаза. Изменение микробного ландшафта может быть как причиной, так и следствием развития кожной патологии.
Таким образом, структурные или функциональные нарушения эпидермального барьера, а также количественные и качественные изменения микробиома приводят к возникновению или сопровождают многие воспалительные дерматозы, в случае волосистой части головы это прежде всего себорейный дерматит и псориаз.
Себорейный дерматит и псориаз скальпа — сходства и различия
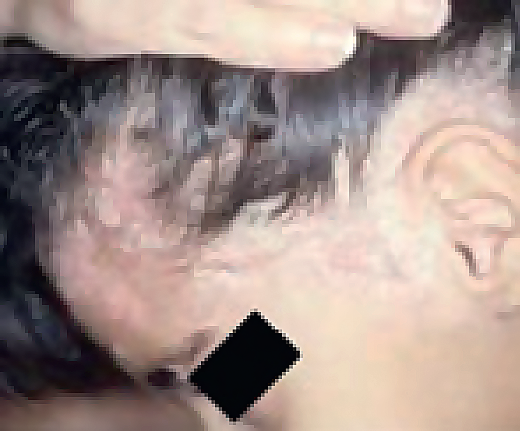
Себорейный дерматит (СД) и псориаз являются распространенными хроническими воспалительными кожными заболеваниями, которые проявляются эритемой и шелушением. По данным консорциума Всемирного дня псориаза, 125 млн человек во всем мире (2‒3% от общей численности населения) больны псориазом, что делает этот недуг серьезной глобальной проблемой [6]. У 80% пациентов с псориазом в процесс вовлечены волосистая часть головы, линия роста волос, лоб, задняя часть шеи и кожа вокруг ушей [7].
У 80% пациентов с псориазом в процесс вовлечены волосистая часть головы, линия роста волос, лоб, задняя часть шеи и кожа вокруг ушей.
Себорейный дерматит чаще всего встречается в 3 возрастных группах. Пик заболеваемости приходится на первые 3 мес жизни, период полового созревания и возраст от 40 до 60 лет [8]. У младенцев в возрасте до 3 мес СД поражает кожу головы, лицо и область под подгузником. Заболеваемость может достигать 42%. У подростков и взрослых СД чаще затрагивает кожу головы и другие себорейные участки лица, верхней части грудной клетки, подмышечных впадин и паховых складок. Заболеваемость составляет 1–3% от общей численности взрослого населения [9, 10].
Хотя оба заболевания могут проявляться в виде шелушащихся эритематозных зудящих пятен, псориаз обычно сопровождается поражением кожи разгибательных поверхностей верхних и нижних конечностей, тогда как СД поражает участки кожи, богатые сальными железами, такие как брови, уши, центральная часть грудной клетки. Кроме того, при псориазе волосистой части головы часто наблюдается заметное образование бляшек, в то время как СД, скорее всего, нечетко выражен и проявляется в виде пятен [11].
Несмотря на относительную схожесть клинической картины, эти заболевания имеют важные этиологические и патогенетические особенности (табл. 1).
Таблица 1. Сравнительная характеристика этиологии и патогенеза себорейного дерматита и псориаза
|
|
Себорейный дерматит |
Псориаз |
|
Генетические факторы |
Четкой генетической предрасположенности не установлено, однако недавние исследования выявили определенные аллели человеческого лейкоцитарного антигена (HLA), повышающие риск развития СД, такие как A*32, DQB1*05 и DRB1*01. Также был выявлен ряд общих для СД, псориаза, атопического дерматита генетических мутаций, которые, по-видимому, нарушают способность иммунной системы ограничивать рост Malassezia, частично из-за дисфункции системы комплемента [12] |
В ходе геномных сравнительных исследований очагов псориаза и здоровой кожи были обнаружены отличия более чем в 1000 генах, около 70 локусов хромосом, по-видимому, отвечают за развитие заболевания и лежат в основе генетической предрасположенности к псориазу (PSORS) [16] |
|
Патогенез высыпаний |
1. Сальные железы выделяют липидсодержащий секрет на поверхность кожи. 2. Дрожжевые грибы Malassezia колонизирует участки с обильным содержанием себума. 3. Секретируемая Malassezia липаза расщепляет себум до свободных жирных кислот и продуктов перекисного окисления липидов, которые активируют воспалительную реакцию. 4. Иммунная система вырабатывает цитокины, такие как ИЛ-1α, ИЛ-1β, ИЛ-2, ИЛ-4, ИЛ-6, ИЛ-8, ИЛ-10, ИЛ-12 и ФНО-α. Это стимулирует пролиферацию и дифференциацию кератиноцитов. 5. Происходит повреждение кожного барьера, сопровождающееся эритемой, зудом и шелушением (рис. 2) [12] |
Генетически обусловленные нарушения врожденных и приобретенных иммунных реакций на уровне кожи, а также эпидермального барьера приводят к возникновению и поддержанию воспаления в очагах псориаза в ответ на действие неблагоприятных внешних факторов. Считается, что псориатические бляшки возникают на фоне воспалительной реакции в эпидермисе, в которой принимают участие клетки врожденной (дендритные клетки (ДК), макрофаги, нейтрофилы) и приобретенной (B- и T-клетки) иммунной системы и клетки-резиденты кожи (кератиноциты, меланоциты) [17] |
|
Нарушение барьерной функции кожи |
Персистирующее воспаление приводит к нарушению синтеза структурных компонентов эпидермального барьера, в том числе снижению уровня церамидов, а также усилению трансэпидермальной потери воды [12] |
· Генетически обусловленные первичные дефекты эпидермального барьера, нарушение формирования рогового конверта и дифференцировки кератиноцитов; · нарушение липидного барьера (снижение уровня просапозина, церамидов и сфингомиелина); · нарушение синтеза структурных компонентов эпидермального барьера в результате хронического воспаления; · усиление трансэпидермальной потери воды (рис. 4) [17]
|
|
Трихоскопия |
|
|
|
Гистологическая картина |
Острая/подострая стадия — поверхностные периваскулярные и перифолликулярные воспалительные инфильтраты, состоящие в основном из лимфоцитов и гистиоцитов, спонгиоз и гиперплазия, паракератоз вокруг устья фолликула («паракератоз плеча»). Нейтрофилы также можно обнаружить в чешуйчатой корке на краях устья фолликулов. Хроническая стадия — выраженная гиперплазия и паракератоз с расширением венул поверхностного сплетения, что напоминает псориаз. Однако при псориазе паракератоз часто связан с истончением или потерей зернистого слоя из-за ускоренной дифференцировки кератиноцитов [14] |
|
|
Характерные изменения микробиома |
Предполагается, что, помимо грибов Malassezia, в патогенезе СД также участвуют некоторые виды бактерий, способных гидролизировать себум, тем самым создавая питательный субстрат для Malassezia. Согласно исследованию Tanaka A. и соавт., у пациентов с СД микробиом кожи характеризовался преобладанием видов Acinetobacter, Staphylococcus и Streptococcus [15] |
Наблюдается уменьшение численности кишечных бактерий-симбионтов, включая Bifidobacteria, Lactobacilli и Faecalibacterium prausnitzii, а также колонизация определенными микроорганизмами-патогенами, такими как Salmonella, Escherichia coli, Helicobacter, Campylobacter, Mycobacterium и Alcaligenes. Для кожи пациентов с псориазом как в патологических очагах, так и на непораженных участках была характерна колонизация S. aureus, в то время как штаммы Staphylococcus epidermidis, Propionibacterium granulosum и Cutibacterium acnes встречались в значительно меньшем количестве, чем у здоровых участников [17] |


 Ранее известный как Pityrosporum, гриб Malassezia представляет собой липофильные дрожжи, играющие важную роль в патогенезе себорейного дерматита. Вирулентность Malassezia обусловлена высоким содержанием липидов в клеточной стенке, что обеспечивает механическую стабильность, способствует устойчивости к осмосу, а также защищает микроорганизм от фагоцитоза. M. restricta и M. globosa — два наиболее распространенных при себорейном дерматите вида Malassezia. Предположительно, чрезмерный рост организмов Malassezia приводит к себорейному дерматиту только у людей, имеющих соответствующую иммунологическую предрасположенность [12]. — Прим. ред.
Ранее известный как Pityrosporum, гриб Malassezia представляет собой липофильные дрожжи, играющие важную роль в патогенезе себорейного дерматита. Вирулентность Malassezia обусловлена высоким содержанием липидов в клеточной стенке, что обеспечивает механическую стабильность, способствует устойчивости к осмосу, а также защищает микроорганизм от фагоцитоза. M. restricta и M. globosa — два наиболее распространенных при себорейном дерматите вида Malassezia. Предположительно, чрезмерный рост организмов Malassezia приводит к себорейному дерматиту только у людей, имеющих соответствующую иммунологическую предрасположенность [12]. — Прим. ред.
Таким образом, положительный семейный анамнез (наличие псориаза у близких родственников), клинические проявления (формирование четко очерченных очагов эритемы и гиперкератоза), наличие сопутствующих очагов псориаза иной локализации, псориатического артрита или характерного изменения ногтевых пластин, особенности гистологической картины и трихоскопии позволяют провести дифференциальную диагностику между псориазом и себорейным дерматитом, что крайне важно, поскольку псориаз — более тяжелое заболевание, подразумевающее интенсивное лечение и тщательный местный уход.
Псориаз волосистой части головы — именно тот случай, когда нужен особый уход
Всемирная организация здравоохранения признала псориаз серьезным неинфекционным заболеванием, которое требует повышенного внимания во всем мире. Хотя некоторые люди думают, что проблема псориаза ограничивается выраженным эстетическим дефектом, это лишь вершина айсберга. Псориаз — воспалительное заболевание, поражающее не только кожу, но и суставы (псориатический артрит), и связано со значительным физическим и психологическим дискомфортом. В тяжелой форме болезнь может серьезно повлиять на качество жизни и даже сократить ее продолжительность в среднем на 3,5 года для мужчин и 4,4 года для женщин [10].
Всемирная организация здравоохранения признала псориаз серьезным неинфекционным заболеванием, которое требует повышенного внимания во всем мире. В тяжелой форме болезнь может серьезно повлиять на качество жизни и даже сократить ее продолжительность в среднем на 3,5 года для мужчин и 4,4 года для женщин.
Терапия псориаза волосистой части головы в первую очередь зависит от степени тяжести заболевания и наличия проявлений псориаза иной локализации. Согласно европейскому консенсусу, выделяют 3 степени тяжести псориаза волосистой части головы — легкую, умеренную или тяжелую (табл. 2) [19].
Таблица 2. Характеристика степеней тяжести псориаза волосистой части головы [19]
|
Степень тяжести |
Площадь поражения |
Клинические проявления |
|
|
Легкая |
Поражает < 50% скальпа |
|
|
|
Умеренная |
Поражает < 50% скальпа |
|
 |
|
Тяжелая |
Поражает > 50% скальпа |
|
 |
На сегодняшний день существуют разные комплексные подходы к терапии псориаза волосистой части головы, однако независимо от выбранной тактики ежедневный уход является важной частью любого из них (рис. 7) [20].

PSOlution — лечебный уход для коррекции проявлений псориаза
Главные стратегические цели, которые необходимо решить в рамках терапии псориаза — купирование хронического воспаления, устранение гиперкератоза, коррекция нарушенного эпидермального барьера и восстановление гидратации кожи. Для этого в ход идет целая армия сильнодействующих системных и местных препаратов. Вместе с тем именно топическая терапия является при этом заболевании наиболее широко применяемой, эффективной и безопасной [19]. Однако, как показали клинические исследования, 39% пациентов не выполняют в точности врачебные предписания, и этому способствует ряд причин, таких как неприятный запах и маслянистая консистенция топических средств, а также сложности с очищением головы после их нанесения [21]. Это отражает особенность данной формы псориаза — локализацию патологических очагов в зоне роста волос. Необходимость в сохранении здоровья и привлекательного внешнего вида волос можно считать еще одной приоритетной целью, если говорить о терапии псориаза волосистой части головы. Таким образом, терапия псориаза скальпа представляется непростой терапевтической задачей.
И решение находится! Компания Vichy (Франция) разработала кератолитический шампунь PSOlution для кожи головы, склонной к проявлениям псориаза, таким как воспаление, сухость, шелушение и зуд.
Состав шампуня PSOlution включает ингредиенты, прицельно воздействующие на основные патогенетические пути псориаза (табл. 3).
Таблица 3. Основные компоненты шампуня PSOlution и их биологические эффекты
|
Компоненты состава |
Биологические эффекты |
|
Мочевина |
Мочевина образует водородные связи с молекулами воды, поглощая их как из воздуха, так и из нижних слоев эпидермиса. Перенос воды к вышележащему роговому слою временно увеличивает его гидратацию [22]
Мочевина способна регулировать экспрессию генов, участвующих в дифференцировке кератиноцитов и синтезе эпидермальных липидов (ТГ-1, инволюкрина, лорикрина и филаггрина), а также продукции антимикробных пептидов [23]. Исследования in vitro и in vivo свидетельствуют о снижении синтеза ДНК в клетках базального слоя примерно на 45% и истончении эпидермиса примерно на 20% под действием мочевины [24]
|
|
Салициловая кислота |
|
|
Глицерин |
Обеспечивает «глубокое увлажнение», снижает трансэпидермальную потерю воды |
Мочевина — низкомолекулярное гигроскопичное соединение, образующее ионные связи с молекулами воды, входит в состав натурального увлажняющего фактора (NMF), участвует в поддержании уровня гидратации рогового слоя, сохранении барьерной функции кожи, противомикробной защите, а также играет фундаментальную роль в регулировании пролиферации кератиноцитов. [22].
Биологические эффекты шампуня PSOlution были оценены в ходе клинических исследований с участием пациентов, имеющих характерные проявления псориаза волосистой части головы.
Клиническая оценка эффективности шампуня PSOlution при псориазе волосистой части головы
 Дизайн исследования
Дизайн исследования
В исследовании приняли участие 52 пациента (41% — мужчины, 59% — женщины) в возрасте 18‒70 лет с обострением псориаза скальпа легкой/умеренной степени тяжести. Участники применяли шампунь в рамках комплексной терапии продолжительностью 15 дней:
- вечер —топическая терапия бетаметазоном и кальципотриолом (DAIVOBET®);
- утро — очищение головы при помощи шампуня PSOlution.
Результаты
- Динамика клинических симптомов
Согласно динамике индекса тяжести псориаза скальпа PSSI (Psoriasis Scalp Severity Index), характеризующего выраженность эритемы, отека и шелушения, после 1 нед комплексной терапии наблюдалось уменьшение проявлений псориаза на 84%, после 2 нед — на 94% (рис. 8).
Произошло существенное снижение выраженности шелушения и проявлений себореи волос и скальпа (рис. 9, 10).
- Оценка качества жизни
Немаловажным является улучшение качества жизни на фоне использования DAIBOVET® совместно с шампунем PSOlution: пациенты отмечали ощутимое уменьшение сопровождающих псориаз неприятных ощущений, таких как жжение, покалывание и раздражение (рис. 11). После 2 нед терапии 68% пациентов отметили значительное улучшение эмоционального фона (ослабление беспокойства, тревожности, неуверенности в себе), 51% — повышение социальной активности (снижение психологического дискомфорта из-за неопрятного вида волос и одежды).
82% добровольцев, которые уже использовали ранее гель DAIBOVET®, отметили более высокую эффективность сочетанного применения топического лекарственного средства и шампуня PSOlution.
Таким образом, применение шампуня PSOlution обеспечило ослабление проявлений псориаза, таких как эритема, шелушение, зуд, а также способствовало повышению качества жизни и социальной активности пациентов.

Заключение
Терапия псориаза волосистой части головы осложняется необходимостью, с одной стороны, оказать мощное воздействие на патогенез псориаза и уменьшить проявления его симптомов, с другой — сохранить здоровье и привлекательность волос. Как свидетельствуют клинические исследования, шампунь PSOlution позволяет решить сразу несколько задач:
- обеспечивает восстановление нарушенного эпидермального барьера, купирование воспаления и повышение гидратации кожи, устранение гиперкератоза, способствуя тем самым уменьшению таких проявлений псориаза, как эритема, шелушение/сухость кожи головы, неприятные ощущения в виде зуда и жжения;
- создает условия для нормализации микробиома кожи;
- обеспечивает здоровый и ухоженный вид волос;
- повышает качество жизни и социальную активность пациентов;
- за счет кератолитического действия усиливает биодоступность топических лекарственных средств, повышая эффективность местной терапии, способствует надлежащему выполнению пациентом врачебных предписаний.
Шампунь PSOlution может использоваться как самостоятельное средство для ухода за кожей головы при наличии шелушения и зуда, а также в составе комплексного лечения псориаза волосистой части головы.
Статья опубликована в журнале «Косметика и медицина Special Edition» №4/2021
На правах рекламы
Литература
- Orsmond A., Bereza-Malcolm L., Lynch T., et al. Skin Barrier Dysregulation in Psoriasis. Int J Mol Sci 2021; 22(19): 10841.
- Madison K.C. Barrier Function of the Skin: “La Raison d’Être” of the Epidermis. J Investig Dermatol 2003; 121(2): 231–241.
- Bäsler K., Brandner J.M. Tight Junctions in Skin Inflammation. Pflugers Arch 2017; 469(1): 3–14.
- West H.C., Bennett C.L. Redefining the Role of Langerhans Cells as Immune Regulators within the Skin. Front Immunol 2018; 8: 1941.
- Chambers E.S., Vukmanovic-Stejic M. Skin Barrier Immunity and Ageing. Immunology 2020; 160(2): 116–125.
- Danielsen K., Olsen A.O., Wilsgaard T., Furberg A.S. Is the prevalence of psoriasis increasing? A 30–year follow-up of a population–based cohort. Br J Dermatol 2013; 168(6): 1303–1310.
- Blakely K., Gooderham M. Management of scalp psoriasis: current perspectives. Psoriasis (Auckl) 2016; 6: 33–40.
- Sampaio A.L., Mameri A.C., Vargas T.J., et al. Seborrheic dermatitis. An Bras Dermatol 2011; 86(6): 1061–1071.
- Gupta A.K., Bluhm R., Cooper E.A., et al. Seborrheic dermatitis. Dermatol Clin 2003; 21(3): 401–412.
- Gelfand J.M., Troxel A.B., Lewis J.D., et al. The Risk of Mortality in Patients With Psoriasis: Results From a Population Based Study. Arch Dermatol 2007; 143(12): 1493–1499.
- Kim S., Kim J., Hwang M., et al. Smartphone-based multispectral imaging and machine-learning based analysis for discrimination between seborrheic dermatitis and psoriasis on the scalp. Biomed Opt Express 2019; 10(2): 879–891.
- Adalsteinsson J.A., Kaushik S., Muzumdar S., et al. An update on the microbiology, immunology and genetics of seborrheic dermatitis. Exp Dermatol 2020; 29(5): 481–489.
- Golińska J., Sar-Pomian M., Rudnick L. Diagnostic Accuracy of Trichoscopy in Inflammatory Scalp Diseases: A Systematic Review. Dermatology 2021; 1–10.
- Borda L.J., Wikramanayake T.C. Seborrheic Dermatitis and Dandruff: A Comprehensive Review. J Clin Investig Dermatol 2015; 3(2): 10.
- Tanaka A., Cho O., Saito C., et al. Comprehensive pyrosequencing analysis of the bacterial microbiota of the skin of patients with seborrheic dermatitis. Microbiol Immunol 2016; 60(8): 521–526.
- Grän F., Kerstan A., Serfling E., et al. Current Developments in the Immunology of Psoriasis. Yale J Biol Med 2020; 93(1): 97–110.
- Атопический дерматит и псориаз в практике косметолога. Под общ. ред. Е.И. Эрнандес, А.В. Новицкой. М.: ИД «Косметика и медицина», 2020. (Моя специальность — косметология).
- Park J.H., Park Y.J., Kim S.K., et al. Histopathological Differential Diagnosis of Psoriasis and Seborrheic Dermatitis of the Scalp. Ann Dermatol 2016; 28(4): 427–432.
- Ortonne J., Chimenti S., Luger T., et al. Scalp psoriasis: European consensus on grading and treatment algorithm. J Eur Acad Dermatol Venereol 2009; 23(12): 1435–1444.
- Mosca M., Hong J., Hadeler E., et al. Scalp Psoriasis: A Literature Review of Effective Therapies and Updated Recommendations for Practical Management. Dermatol Ther (Heidelb) 2021; 11(3): 769–797.
- Schlager J.G., Rosumeck S., Werner R.N., et al. Topical treatments for scalp psoriasis. Cochrane Database Syst Rev 2016; 2: CD009687.
- Piquero-Casals J., Morgado-Carrasco D., Granger C., et al. Urea in Dermatology: A Review of its Emollient, Moisturizing, Keratolytic, Skin Barrier Enhancing and Antimicrobial Properties. Dermatol Ther (Heidelb) 2021.
- Grether-Beck S., Felsner I., Brenden H., et al. Urea uptake enhances barrier function and antimicrobial defense in humans by regulating epidermal gene expression. J Invest Dermatol 2012; 132(6): 1561–1572.
- Pan M., Heinecke G., Bernardo S., et al. Urea: a comprehensive review of the clinical literature. Dermatol Online J 2013; 19(11): 20392.
- Torsekar R., Gautam M.M. Topical Therapies in Psoriasis. Indian Dermatol Online J 2017; 8(4): 235–245.






