ЛИДОКАИНСОДЕРЖАЩИЕ ПРЕПАРАТЫ. БОЯТЬСЯ НЕЛЬЗЯ КОЛОТЬ
14.10.2020
Филиппова Кира Александровна
Пластический хирург, врач-дерматовенеролог, косметолог, Москва
Боязнь боли сильнее самой боли
Страхи врачей и их пациентов порой хоть и косвенно, но совпадают.
Пациент, оказавшись на приеме в кабинете косметолога впервые, практически всегда испытывает страх неизвестности. Не сталкиваясь с подобной процедурой ранее, он боится сразу всего: неестественного результата, нежелательных реакций, о которых вычитал на просторах интернета, длительной реабилитации и, конечно, боли.
Многие пациенты, заведомо зная свой болевой порог, годами не решаются на какую-либо инъекционную процедуру. Боязнь боли сильнее самой боли, выяснили британские ученые, статья которых была опубликована в журнале PLOS Computational Biology в 2013 г. [1]. Участниками их исследования стали 30 человек, часть из которых страдали от хронических болей, а остальные — от последствий полученных травм. В частности, ученым удалось выяснить, что ожидание боли причиняет людям страдания, которые гораздо сильнее тех, что вызывает сама боль. Все участники испытания согласились за финансовое вознаграждение пережить серию ударов током. При этом им предлагалось выбрать один из двух вариантов удара, отличавшихся по силе. Оказалось, что все участники предпочитали жестокое испытание в том случае, если оно должно было наступить быстрее, чем менее болезненный удар.
Итак, боязнь боли причиняет людям страдания, которые существенно сильнее тех, что вызывает сама боль. Причем выявленная закономерность достигает своего пика за 15 минут до наступления самой боли. Пока до конца не понятно, как эта особенность человеческой психики влияет на развитие разных расстройств, фобий и маний. Тем не менее специалисты полагают, что дальнейшее изучение «ожидания боли» поможет психиатрам лучше понять проблемы их пациентов.
Главным страхом врача-косметолога является возникновение нежелательной реакции или осложнения во время и после процедуры. Естественно, у каждого инъекционного метода есть определенные риски (ишемия, компрессия, миграция, воспаление и пр.), потому специалисты стараются использовать атравматичные инструменты введения, проверенные препараты, которые при необходимости можно удалить из кожных тканей, а также регулярно повышают квалификацию на диссекционных курсах.
Практически любую процедуру, связанную с повреждением кожных покровов, так или иначе сопровождает этап обезболивания. И тут закономерно возникает вопрос о возможном возникновении аллергических реакций на анестетик. Давайте разберемся, насколько велики риски и так ли оправдан отказ от анестезии у некоторых докторов.
Анестезия. Что выбрать?
К основным параметрам местных анестетиков, определяющим их применение, относят:
- силу и длительность действия;
- безопасность (аллергенность, токсичность).
Эти параметры зависят от химического строения активных веществ. Используемые в настоящее время анестетики по своему химическому строению входят в одну из двух групп:
- эфиры:
- сложные эфиры бензойной кислоты (кокаин, бенкаин);
- сложные эфиры парааминобензойной кислоты (новокаин);
- сложные эфиры аминобензойной и бензойной кислот (дикаин);
- амиды:
- амиды гетероциклической и ароматической кислот (совкаин, новокаинамид);
- амиды ароматических аминов — анилиды (лидокаин, бупивакаин, мепивакаин).
Сила и длительность действия
По силе и продолжительности воздействия выделяют препараты:
- с невысокой активностью и коротким действием — прокаин;
- с умеренной активностью и средней продолжительностью действия — прилокаин, мепивакаин, лидокаин;
- с высокой активностью и длительным действием — этидокаин, бупивакаин, тетракаин.
Действие препарата — это результат контакта с нервными волокнами in situ. Местные анестетики легче и быстрее блокируют безмиелиновые и тонкие миелиновые волокна. Степень выключения чувствительности зависит от концентрации местного анестетика, при этом сама проводимость импульсов блокируется последовательно:
- температурная;
- болевая;
- тактильная;
- проприоцептивная;
- двигательная;
- миорелаксация.
Действие лидокаина обусловлено стабилизацией нейрональной мембраны за счет снижения ее проницаемости для ионов натрия, что препятствует возникновению потенциала действия и проведению нервных импульсов. Лидокаин эффективен для всех видов местной анестезии: он угнетает проведение не только болевых импульсов, но и импульсов других модальностей [2].
Степень и продолжительность выраженности анестезирующего эффекта местного анестетика определяются его индивидуальными свойствами и некоторыми внешними факторами, такими как:
- кислотность среды;
- константа диссоциации анестетика;
- липофильность анестетика;
- процент и скорость связывания с белками плазмы.
Количество молекул анестетика, проникающих в нейроны, регулируется кислотностью ткани в месте введения. Местные анестетики являются слабыми основаниями. Для клинического применения они обычно выпускаются в виде солей, так как это улучшает растворимость и повышает стабильность препаратов. Для того чтобы препарат проявил свое местноанестезирующее действие, должен произойти гидролиз соли и освобождение основания. Этот процесс протекает лишь в щелочной среде (рН тканей в обычных условиях составляет 7,35–7,4), поэтому в воспаленных тканях местные анестетики неактивны, так как в кислой среде (рН в очаге воспаления — 5–6) гидролиза солей не происходит, и основания, необходимого для специфического эффекта, не освобождается. Образовавшиеся основания проникают через мембрану нервного волокна (см. рисунок).
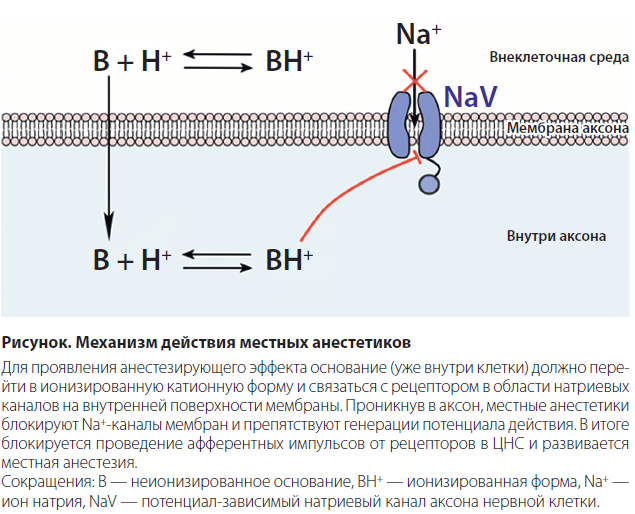
Лидокаин быстро гидролизируется в слабощелочной среде тканей и после короткого латентного периода действует в течение 1–1,5 ч. Анестезирующее действие лидокаина в 2–6 раз сильнее, чем прокаина.
Константа диссоциации препарата отражает пропорцию ионизированной и неионизированной форм. Меньшее значение константы определяет быстрое начало действия, так как образуется больше нейтральных молекул. Например, лидокаин обладает наименьшей константой, поэтому его эффект считается самым быстрым, эффект бупивакаина — средним, а прокаина — медленным.
Липофильность бупивакаина и тетракаина наделяет их высокой активностью, а также продолжительным действием.
Степень связывания с белками определяет длительность действия и активность. Бупивакаин соединен с белками на 90–97%, лидокаин — на 60–75%, прокаин — на 0–6%.
Степень связывания лидокаина с белками в значительной мере зависит от его концентрации и содержания альфа-1-кислого гликопротеина в плазме крови. Высокое связывание с белками может уменьшать действие свободного лидокаина или вызывать общее повышение концентраций препарата в плазме крови. Терапевтический эффект развивается при концентрации 1,5–5 мкг/мл.
Безопасность
Аллергенность анестетика связана с его химической природой. Наиболее выраженным анафилактогенными свойствами обладают анестетики группы сложных эфиров ароматических кислот (новокаин и др). Местные анестетики амидной группы (лидокаин, тримекаин, бупивакаин) вызывают анафилактические реакции значительно реже.
Лидокаин при местном применении расширяет сосуды, но при этом не оказывает местнораздражающего действия. Лидокаин может вызывать нарушение зрения, тремор, судороги, угнетение сознания, кому, блокаду сосудодвигательного центра, хотя токсичность его тоже считается низкой. Минимальная токсичная доза лидокаина составляет 6,4 мг/кг массы тела.
Низкие риски и полное их отсутствие — разные понятия, поэтому уместно также будет определиться с дозировкой анестетика, при которой возможно развитие побочного эффекта, и вспомнить перечень нежелательных реакций.
- Местными нежелательными побочными реакциями являются отек, воспаление в месте введения из-за сосудорасширяющего действия.
- Местные анестетики обладают токсичностью в отношении нерва при аппликации слишком больших доз.
- Аллергические реакции характерны для местных анестетиков, имеющих структуру сложных эфиров. Между ними возможны перекрестные реакции, поскольку в процессе гидролиза образуются одинаковые метаболиты — ПАБК (парааминобензойная кислота).
Резорбтивные (дополнительные) побочные эффекты определяются степенью токсичности препаратов и дозой, проявляются со стороны возбудимых тканей и органов (ЦНС, миокарда, вегетативных ганглиев):
- гипотензия;
- головокружение;
- тошнота;
- тахикардия;
- избыточное возбуждение ЦНС, а затем — угнетение;
- судороги;
- остановка дыхания;
- кома.
Лидокаин быстро распределяется в тканях. Сначала поступает в ткани с высоким темпом кровоснабжения (сердце, мозг, почки, легкие, печень, селезенка), потом — в жировую и мышечную ткани. Легко проникает через гистогематические барьеры, включая гематоэнцефалический и плацентарный. Метаболизируется в печени с участием микросомальных ферментов с образованием метаболитов: моноэтилглицинэксилидида и глицинэксилидида. Период полувыведения метаболитов составляет 2 и 10 ч соответственно. При нарушении функции печени период полувыведения может увеличиваться.
Приведенные данные позволяют резюмировать, что оптимальным препаратом по анестезирующему эффекту, продолжительности действия и низким рискам нежелательных побочных реакций является лидокаин.
Лидокаин в составе препаратов контурной пластики
Рассмотрим классический пример. Среднестатистический пациент массой 60–70 кг приходит на прием к врачу-косметологу. Если у такого пациента наблюдается дефицит покровных тканей и имеется прямое показание к контурной пластике лица, первостепенной областью коррекции является средняя треть лица. На скуловую область и подглазничные борозды в среднем расходуется 3 мл филлеров, отличающихся по реологическим свойствам, но содержащих в составе стандартную дозировку лидокаина, равную 0,3% на 1 мл. Следовательно, чтобы получить определенный риск по возникновению побочных эффектов, необходимо пациенту с указанной массой тела за одну процедуру ввести порядка 128 мл филлера с лидокаином. В ткани лица в рамках одномоментной коррекции инъецировать такой объем просто невозможно.
Подтверждением этому служит тот факт, что уже свыше 10 лет все самые крупные котирующиеся в мире компании по производству филлеров используют лидокаиновые линейки, имеющие европейский сертификат СЕ, регистрационное удостоверение на территории РФ и сертификат FDA, позволяющий свободно ввозить и применять препараты в медицинской практике США.
Возвращаясь к использованию препаратов, в состав которых производитель заранее включил анестетик, стоит отметить:
- наличие в его составе исключительно лидокаина и обязательно в безопасной концентрации;
- международный опыт использования свыше 10 лет.
Далеко не все компании, представленные на российской и мировой арене, имеют филлеры с лидокаиновым компонентом. Это объясняется высокой стоимостью регистрации и длительностью клинических исследований на территории ЕС. То есть проблема существования небольшого количества брендов филлеров с лидокаином заключается не в страхах компании, а в затраченных ресурсах.
Лаборатория Teoxane, имеющая мировую историю и общий стаж по выпуску препаратов на основе ретикулированной и нативной гиалуроновой кислоты свыше 15 лет, является одним из лидеров рынка и предоставляет уникальную клиническую базу исследований, а также три подлинии филлеров, две из которых содержат 0,3% лидокаина в своем составе (см. таблицу).
Таблица. Линия дермальных филлеров Teosyal® — экспертный набор (откройте картинку в новой вкладке для просмотра в большом размере)
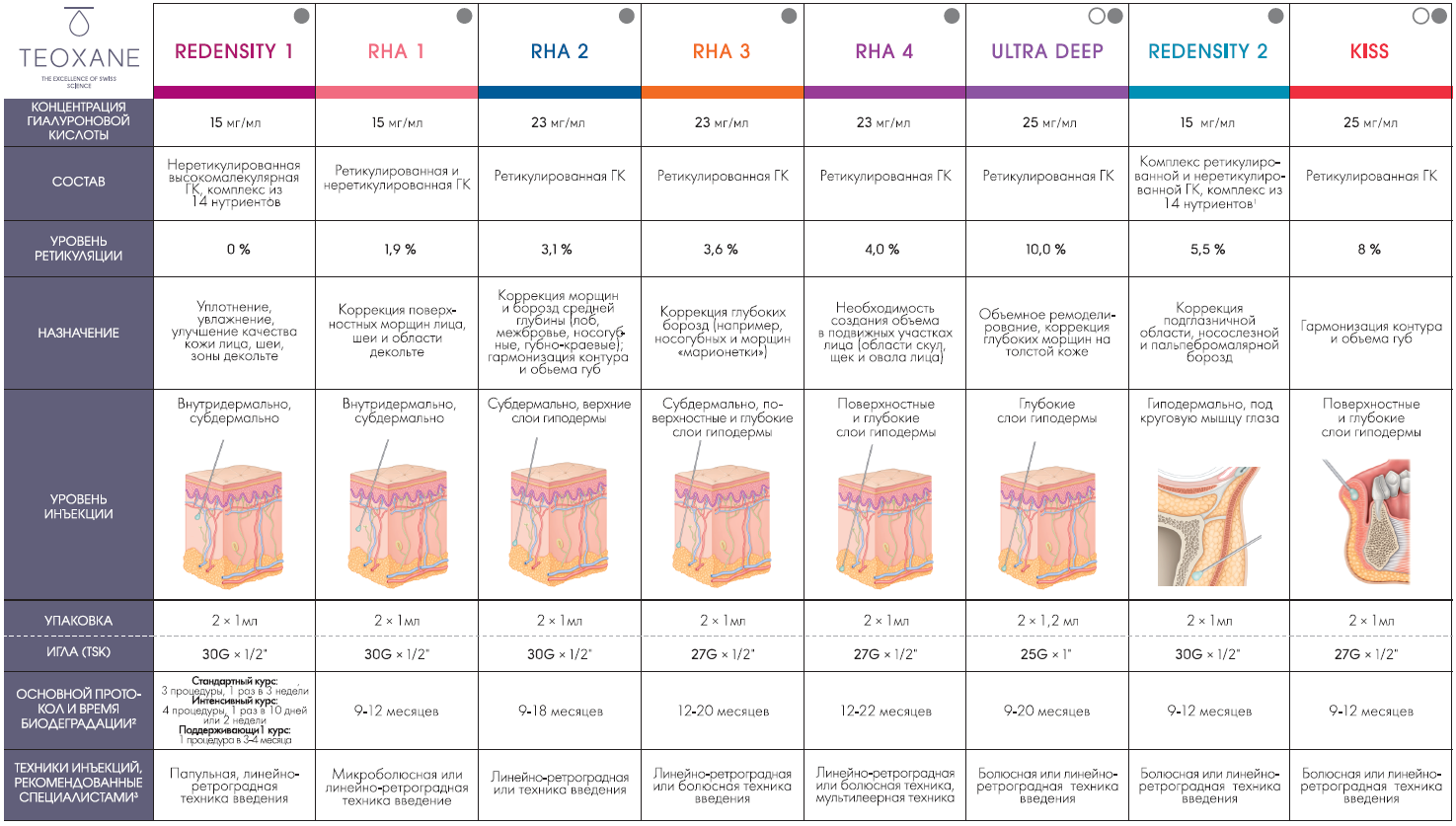

Наличие лидокаина в филлере особенно важно, если речь идет о коррекции областей психологически проблемных (периорбитальная), с большой плотностью болевых рецепторов (периоральная) или о введении препаратов с высоким показателем вязкости (например, Ultra Deep на надкостницу).
Еще один нюанс в применении филлеров с лидокаином кроется в скорости введения. Имея pH 7,8, при быстром введении он может дать болезненные ощущения в связи с более высоким рН по сравнению с рН внеклеточной жидкости (7,2–7,4). Поэтому любая экструзия, особенно вязких филлеров, должна осуществляться медленно и равномерно [3].
Вспоминая о том самом первичном пациенте, страдающем рядом фобий, можно смело заявить, что процедура с использованием филлеров Teosyal® будет для него безболезненной, быстрой и показательной и послужит хорошим началом в выстраивании долгосрочных отношений с врачом. После того как такой пациент «распробует» процедуру и посчитает ее безболезненной, все его последующие визиты не будут сопровождаться какими-либо фобиями.
Статья опубликована в журнале «Инъекционные методы в косметологии» №3/2020
На правах рекламы
Литература
- Story G.W., Vlaev I., Seymour B., et al. Dread and the disvalue of future pain. PLoS Comput Biol 2013; 9(11): e1003335.
- Derry S., Wiffen P.J., Moore R.A., et al. Topical lidocaine for neuropathic pain in adults. Cochrane Database Syst Rev 2014; 2014(7): CD010958.
- Cepeda M.S., Tzortzopoulou A., Thackrey M., et al. Adjusting the pH of lidocaine for reducing pain on injection. Cochrane Database Syst Rev 2010; (5):CD006581.


